クリニックの歯科医が、診療中でもサクッと3分でチェックできるように、薬剤関連顎骨壊死 (MRONJ)について、「薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023」(以下、PP2023)を中心に、ポイントをまとめました。
以下の3項目を満たした場合にMRONJと診断します。
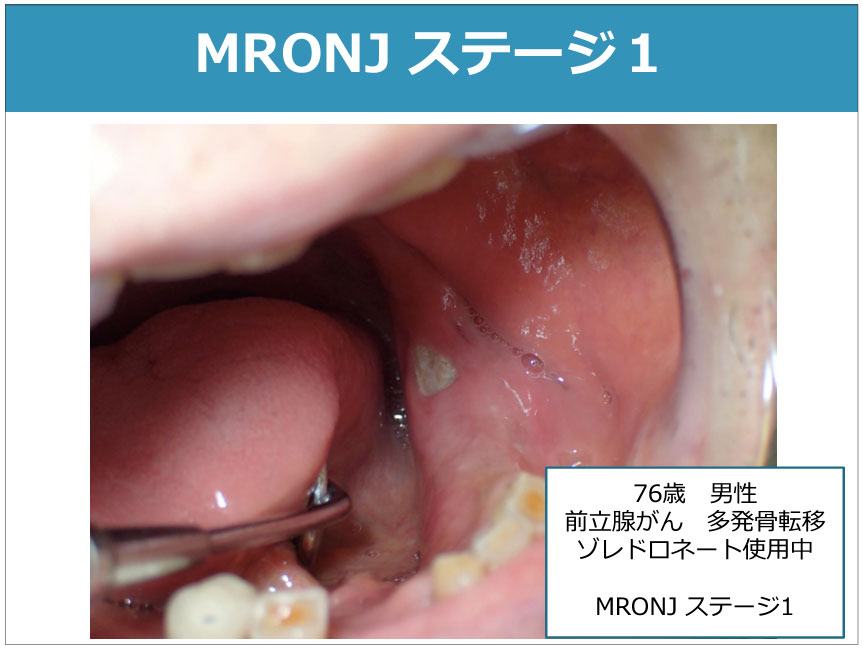
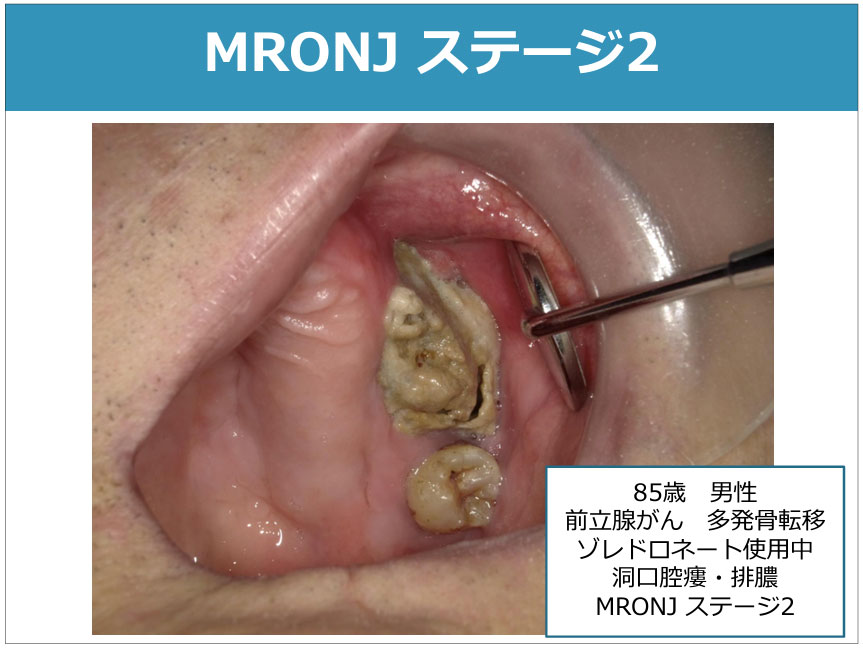
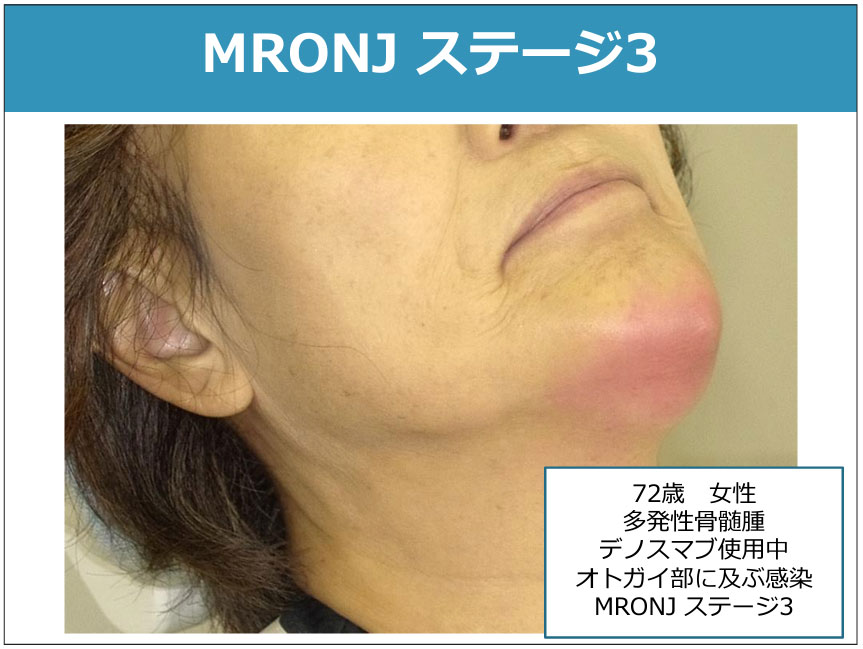
<全国共通がん医科歯科連携講習会テキスト(第二版)より引用>
| 表1 MRONJの臨床症状とステージング | |
|---|---|
| ステージ1 | 無症状で感染を伴わない骨露出/骨壊死またはプローブで骨を触知できる瘻孔を認める。
|
| ステージ2 | 感染/炎症を伴う骨露出/骨壊死やプローブで骨を触知できる瘻孔を認める。 発赤、疼痛を伴い、排膿がある場合とない場合とがある。 |
| ステージ3 | 下記の症状を伴う骨露出/骨壊死、またはプローブで骨を触知できる瘻孔を認める。
|
| 表2 潜在性・非骨露出型病変(いわゆるステージ0) | |
|---|---|
| 臨床症状 | 臨床的に骨壊死の確証はないが、以下のような非特異的な症状または臨床所見を呈する患者。 歯周病や根尖性歯周炎の診断でもMRONJに進展するケースが存在するので注意を要する。 症状の例
臨床所見
* AAOMSは『歯原性でないこと』を強調しているが、わが国では歯性感染症から進展したMRONJが多い現状から、潜在性・非骨露出型病変の症状の例から『歯原性でないこと』を外した。 |
<PP2023より引用>
| 表3 MRONJ発症に関わるリスク因子 | |
|---|---|
| 薬剤関連因子 |
|
| 局所因子 |
|
| 全身因子 |
|
| 遺伝的要因 |
|
<PP2023より引用>
最近では、抜歯だけがMRONJ発症の主たる要因ではないといわれています。
抜歯の適応となる重度の歯周病や根尖病変などの歯科疾患の多くは、すでに顎骨に細菌感染を伴っていることが多く、PP2023では、すでに抜歯前に潜在的にMRONJを発症しており、抜歯によってMRONJが顕在化するケースの存在に注意喚起しており、抜歯に対する誤った認識を解消するきっかけとなることを期待しているとしています。
PP2023によれば、近年多くの研究で、ARA(BP製剤およびデノスマブ製剤)を使用している患者の顎骨に細菌感染が暴露することにより、顎骨骨髄炎を経てMRONJが発症すると報告されているそうです。
したがって、MRONJの発症、進行において根尖病変や重度歯周病の存在は特に注意が必要です。
PP2023では、ARA(BP製剤およびデノスマブ製剤)投与開始前の歯科治療では、顎骨の感染性疾患は可能な限り取り除いておくことが重要で、抜歯をはじめとする侵襲的歯科治療は、可能な限りARA投与開始前に終えておくことが望ましいとしています。
抜歯適応となる主な疾患として、骨縁下う蝕、重度歯周病、活動性の根尖病変を挙げていますが、非活動性の根尖病変でも、X線画像上で境界不明瞭で比較的大きな根尖周囲の透過像を認める場合や根尖周囲の硬化性骨炎が著明な場合には抜歯の適応となることがあるとしています。
根管治療はARAの投与中でも可能ですが、症例によっては、治療期間が月単位に及ぶこともあり、そのような場合はARAの投与開始を遅らせないために抜歯を検討することもあります。
PP2023では、基本原則は、できるだけARAによる治療開始時期を延期しないこと、としています。
歯周病の治療は、通常数か月から数年単位の長期にわたるため、ARA投与開始後も感染源の除去と歯周病の進行の予防を目的とした定期的な口腔管理を継続しましょう。
不適合義歯の長期使用では粘膜損傷を起こしてMRONJを発症する可能性もあるため、PP2023では、ARA投与前あるいは投与中も継続した義歯調整は必要だとしています。
PP2023では、口腔管理を中心とした継続的な歯科治療を実施し、良好な口腔衛生状態を維持することがMRONJ発症予防に重要だとしています。
PP2023では、現状においては休薬の有用性を示すエビデンスはないことから「原則として抜歯にARA(BP製剤およびデノスマブ製剤)を休薬しないことを提案する」としています。
PP2023では、投与中の患者に抜歯などの侵襲的歯科治療を行う際は、治療前に十分に口腔清掃をおこない口腔内細菌数の減少を図ることは重要だとしています。
MRONJ発症予防に特化した抗菌薬の使用については、明確な指標はないため、現時点では一般的な観血的歯科治療と同様の抗菌薬の適正使用を順守すべきとしています。
PP2023では、抜歯後の処理については、できるだけ骨鋭縁は削去し、粘膜骨膜弁で閉鎖することが望ましいとしていますが、無理な完全閉鎖は行わず、通常の抜歯創処理により、上皮化の進行を確認しながら治癒を期待する方法もあるとしています。
| 表4 MRONJの治療 | |
|---|---|
| ステージ1 | 保存的治療(抗菌性洗口液、洗浄、局所的抗菌薬の注入など)または外科的治療(壊死骨+周囲骨切除など |
| ステージ2 | 保存的治療と外科的治療(壊死骨+周囲骨切除など)のいずれも適応されるが、外科的治療のほうが治癒率は高く、全身状態が許せば外科的治療を優先する 患者の状態や希望等により外科的治療が選択されない場合は、保存的治療(抗菌性洗口液、洗浄、抗菌薬全身投与など)を行うこともある |
| ステージ3 | 外科的治療(壊死骨+周囲骨切除、区域切除など) 患者の状態や希望等により外科的治療が選択されない場合は、保存的治療を行うこともある |
<PP2023より引用>
PP2023では、原則として骨粗鬆症治療を開始する患者は全例が歯科スクリーニングの対象と明記しています。
参考
•薬剤関連顎骨壊死の病態と管理:顎骨壊死検討委員会ポジションペーパー2023
•全国共通がん医科歯科連携講習会テキスト(第二版)
•岸本裕充、骨吸収抑制薬関連顎骨壊死の最新情報、日口腔インプラント、2017